柏崎良子著 [栄養医学の手引]より抜粋
48章 低血糖症の検査と診断
1.典型的な反応曲線のグラフを見てみましょう。
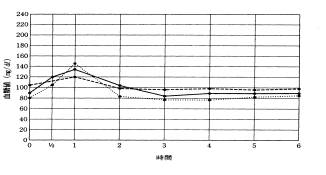
(1).正常曲線 負荷後30分~1時間で血糖値は最高に達します。インスリンはブドウ糖の立ち上がりより少し前に上昇を開始します。血糖値は、3~4時間で空腹時の値に近い所まで戻りますが、どんなに減少しても空腹時の80%以下にはなりません。血糖値の最高値は、空腹時血糖値の1.5倍以上に上昇しますが、160以上にはなりません。(170以上になると尿糖が出現します。)30分間のインスリンの立ち上がりを同じ時間の血糖の上昇値で割った値をインスリン・ブドウ糖比といい正常では1以上で糖尿病では1以下が診断基準となっています。正常値 IRI/BS>1
(2).疲労性憂鬱症患者のカーブ
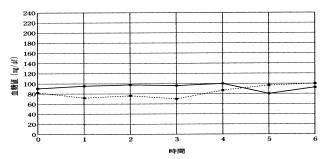
この低血糖症の特徴は、負荷後、普通なら空腹時の1.5倍以上に上昇するはずの血糖値が上昇せず、変化のない平坦な曲線となっていることです。体調では疲れやすく、うつ傾向の強い人に多いです。無反応性低血糖症は反応性低血糖症よりも重症のことが多いです。〈このカーブを呈する疾患〉甲状線機能低下症
(3).反応性低血糖症のカーブ
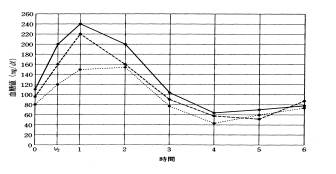
この低血糖症の特徴は、負荷後、負荷前の血糖値の1.5倍以上に高値となりますが、最低値は負荷前の80%以下に低下し、血糖値の変化が強いことです。〈このカーブを呈する疾患〉甲状腺機能亢進症、境界型糖尿病など、
2.低血糖症の診断方法
a.Dr.ニュ-ボ-ルドの診断基準
75gOGTTにおいて測定したブドウ糖の値を見ながら、次の5つの項目に1つでもあてはまるものがあれば低血糖症と診断します。
b.6時間のOGTTで絶食時の血糖値より50%mg以上上昇しない場合。
.6時間のOGTTで絶食時の血糖値より20%mg以上下降した場合。
c.6時間のOGTTの間にどの時点でも1時間に50mg以上下降した場合。
d.6時間のOGTTで絶対値50mg以下を記録した場合。
(65mg以下は疑わしい)
e.血糖値のカ一ブに関わらずOGTT実施中に、めまい、頭痛、混乱、発汗、憂欝等の症状が現れた場合。
※ インスリン抗体:血糖値の急降の前に、インスリン過剰分泌が見られない場合、インスリン抗体の存在を疑います。アレルギー体質の人ででやすく、この抗体があるとインスリンが抗体と結合している為に数値として測定されず、事実上のインスリン値より低く出ます。膵臓から分泌されたばかりのプレインスリン、C-ペプタイドを測定すると、誤差が生ぜず事実上のインスリンの値が判ります。
☆ 血糖曲線と重症度との関係について
一回の血糖値がどの位低いかという事より、むしろ次の点が重症度に関与しています。
(1). 血糖値が単位時間当たり、どの位降下しているか。
(2). 正常に戻るのにどの位時間がかかるか。
(3). 血糖値が低い点にどの位長くとどまっているか。
一時的に低血糖を呈しても、それを調整する能力があれば症状に出るとは限りません。身体は、血糖値のゆるやかな低下にはそれ相応に耐えられますが、突然の急低下にはすぐに対応ができず、それがさまざまな症状を起こす原因となっています。
b.低血糖症に伴う検査数値の特徴
低血糖症の患者さんは、75gOGTTの他、血液一般検査で次のような特徴が見られます。
1. 総コレステロール(T-cho)の低下:ブドウ糖、脂肪酸、アミノ酸は代謝されてアセチルCo-Aとなり、クレブス回路を経て、エネルギー(ATP)となります。コレステロールは、アセチルCoAから作られます。低血糖症や甲状腺機能亢進症では、エネルギー産生の必要が増えるため、アセチルCoAが多く使われ、コレステロールを産生する余裕がなくなっていると考えられます。
2.中性脂肪(TG)の低下、脂肪酸(FFA)の上昇:中性脂肪はグリセロールと脂肪酸に分解され、脂肪酸はアセチルCoAとなり、クレブス回路を回って、エネルギーと変えられます。低血糖症では、血糖値を上げるホルモンの影響で、脂肪がブドウ糖に変化する過程が進み、中性脂肪が低下してくる事がよくあります。体内に取り込まれた脂肪の約10%は、ブドウ糖に変えられます。低血糖や高血糖では、脂肪酸が代謝されたアセチルCoAがケトン体となることがあります。自家中毒でもケトンが発生します。
3.タン白質(TP)、特にアルブミン値(ALB)の低下:血糖値を上昇させるホルモンは同時にアミノ酸をブドウ糖に変える過程を促進し、血中のブドウ糖値を安定させるように働きます。このため、血中の総タン白値、アルブミン値が低下します。タン白質が燃えた残りかすであるBUNが低下した場合もタン白質欠乏のサインです。タン白質は、摂取した50%がブドウ糖に変化します。このように身体の中では、ブドウ糖を一定の範囲内に調性する機能が優先して働いています。
4.K値の低下:低血糖症では、インスリン過剰分泌が起こりがちです。インスリンには血中のKを細胞内に移行させ、尿細管でのK排泄を促す作用がある為、インスリンが過剰に分泌されると、K値は低下します。これは、インスリン過剰分泌型糖尿病にもおこります。ストレスや低血糖症で副腎からアルドステロンが多く分泌された時も、血清K値が低く、Na、Cl値が高くなってむくみを起こすことがあります。
5. GOT<GPTパターン:慢性の肝疾患、特にインスリン過剰分泌に伴った脂肪肝によく見られます。(GOT・GPTが正常範囲でもその可能性があります。)腹部エコーで脂肪滴を確認し、診断します。この際、B及びC型ウイルスの抗体価を測定し、ウイルス性肝炎でない事をチェックする事が必要です。
6.甲状腺ホルモン(TSH、T3、FreeT4):TSHは脳下垂体から分泌される甲状腺刺激ホルモン、T3、T4は甲状腺ホルモンです。T4は腸管から血糖の吸収を促す作用があります。甲状腺機能亢進症では食後の過血糖及び反応性低血糖症、甲状腺機能低下症では全般的に血糖値の上がり方の少ない曲線を呈する事がよくあります。T3、T4が正常でも、TSHが高値の場合、低血糖症による場合がありますので注意して下さい。この際、甲状線機能低下症、あるいは、機能亢進症による臨床症状をチェックします。
c.臨床所見
低血糖症では、左季肋部(膵臓の位置)に圧痛があることがあります。その他、胃下垂、眼瞼結膜の貧血、甲状腺腫、肝腫大の有無などを確認します。分裂病とうつ病の診断に‘HOD Test’が参考となります。
d.低血糖症の症例
サンプル1 (無反応性慢性疲労患者)
29歳男性。10代からの症状。極度の眠気と疲れやすさ。
実線は、治療開始前ですが糖負荷後反応が出ていません。インスリンの分泌も普通以下で膵臓の機能低下があります。患者さんは10代ころよリ体調が悪く、そのころよリいつも眠く(特に昼食後)、だるかったそうです。また頑固な便秘で7日間も排泄しないことがありました。
治療としてビタミンCを1日に6g投与し、約半年後に改善しています。ビタミンC投与後2ヶ月後にはカルシウムとマグネシウムを増やしその2ケ月後の糖負荷試験では反応性低血糖症(点線) となっています。インスリン分泌も改善しています。本人もこのころより体調が良くなったと言っています。
糖を初め栄養素の腸管からの吸収力の低下した為、このグラフのように、無反応の値を呈したのだと考えられます。無反応から反応が出た事が進歩の一つでした。負荷後、30分でのインスリンの上昇が見られず、最高値が負荷後1時間となっています。このような、インスリン分泌の遅れや初期のインスリン分泌の欠損は、糖尿病家族にも見られ、遺伝的体質が考えられます。
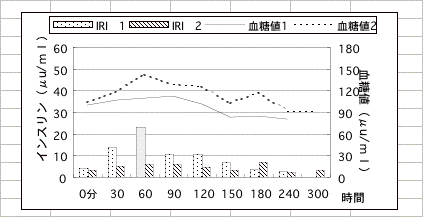
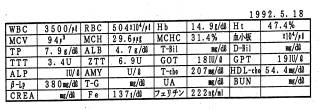
サンプル2 (反応性精神神経症患者)
23歳男性。健全な精神と幸福な家庭を持っているが原因不明の自殺観念をもって来院。その他、対人恐怖症、緊張感、朝起きた時の動悸、光線過敏症、足のむくみなどです。
グラフを見て下さい。糖負荷後、一旦153にまで上昇した血糖値が2時間後に100、3時間後に44まで低下しています。3時間値の44は2時間値の 100より実に56%下降しています。このような異常な血糖の急降下(ストレス)に際して、視床下部より指令が出て、脳下垂体副腎系が働き、血糖を上昇するように働きかけます。また、視床下部より自律神経に働きかけ、ホルモンの分泌を促して血糖値を上昇させるようにします。副腎は、腎臓のすぐ上に帽子のようにかぶさってある、重さ5-7g位の臓器でストレス時に活躍します。すなわち副腎髄質より分泌される、カテコ一ルアミン(アドレナリンやノルアドレナリンなど)は肝臓や筋肉に蓄積されたグリコ-ゲンを糖に変え、また皮質より分泌されるコ一チゾルはタン白を分解して糖に変えることにより血糖上昇を起こします。カテコールアミンは緊張感を招き、血管を収縮させ胸部痛や動悸を起こす事もあります。また不安増強作用を有し、自律神経にも作用して胃液の分泌を促し、その結果インスリン分泌を促します。コ-チゾルは抗炎症作用を有するため、低血糖時にコ-チゾルが分泌されると一時的に不足し、関節炎・アレルギー性湿疹を起こす事があります。このような状況が絶えず繰り返されると副腎が疲れてきて他のホルモン、例えばミネラルコルチコイドと呼ばれるアルドステロンの分泌にも不調和をきたします。この男性は両足がむくんでいましたが、低血糖症に伴って分泌されたアルドステロンが上昇して尿細管でのカリウム排池増加を起こし、ナトリウム、クロールの再吸収を促して、水分を体に溜めたからだと考えられます。
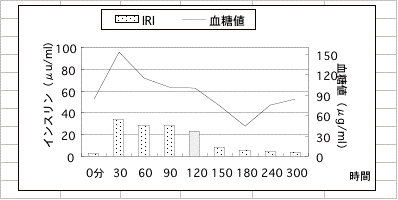
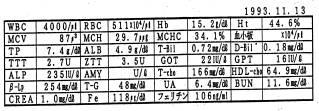
サンプル3 (甲状腺機能低下症患者)
中1女子。低栄養による甲状腺機能低下。1回だけの検査で血糖値34を記録。血糖値が低いのにも関わらずインスリンが出過ぎています。3ケ月間の極端なダイエットにより栄養障害をおこし、それが甲状腺機能低下をおこし糖の調節機能が悪くなっています。このように栄養障害が組織や神経に支障をおこす事があるのです。甲状腺ホルモンは腸管からの糖吸収を促しますがホルモン量が低下しているため、腸からの糖の吸収が順調にいきません。血糖曲線をみて下さい。食前の血糖値73に比べ30分後では120と65%上昇(正常)していますが、その後血糖値は60代でいずれも低くなっています。血糖値が低いにもかかわらずインスリンは不必要に出ています。インスリンはブドウ糖の細胞内への輸送を促進します。糖の濃度が低いため細胞に充分な糖を供給することができません。体の要求が必然的にインスリンを促したのでしよう。しっかりと栄養療法を行い、約半年がかりで元気になりました。
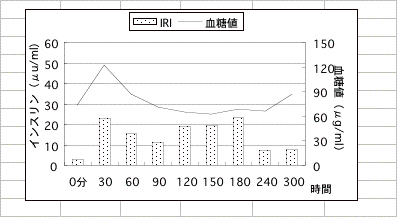
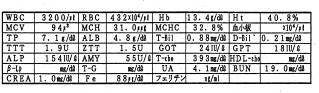
サンプル4 (無反応性インスリン過剰分泌)
30歳の大学院生。胸部痛発作、神経症、極度の眠気、錯乱等を訴えて来院しました。胸部痛発作の為の、色々な病院で心臓検査をしましたが異常が見つかりません。大学病院で安定剤を貰い服用していました。問診の結果、不規則な食事と睡眠不足、毎晩夜中2~3時まで飲酒をするといった状況が3年間も続いた事が分りました。論文を仕上げる時期が迫っていることでストレスもありました。
糖負荷後インスリンは通常の5倍くらい分泌される為、血糖は上がるどころか逆に下がっています。これは長い間膵臓を酷使したため、膵臓が過敏に陥っている状態です。このような状態の時には、未精製の穀物を摂ったり、暴飲暴食を止めたりするなどして膵臓を休ませる工夫をしなければなりません。このように異常な血糖値の低下に際して、副腎より急激なアドレナリンの分泌を起こし、これが心臓の冠動脈を収縮させ、狭心症発作に似た痛みを起こしたのです。急に吸収されたブドウ糖はそのままエネルギーに結びつくかとおもえばそうとは限りません。ですから、ビタミンBなどの補酵素が代謝に必要となってきます。ストレスも低血糖症を悪化させる要因となります。この患者さんは、積極的な食事療法に加えて、計画的な運動を行い、ビタミン等を補う事で完治しました。
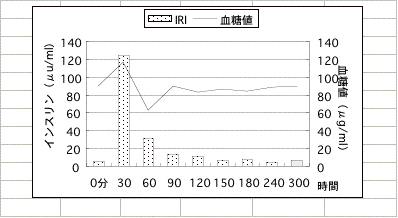
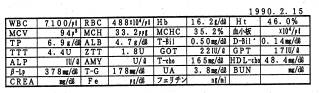
サンプル5 (インスリン異常分泌)
50代の主婦。極度のだるさと疲れと上腹部痛があり20才頃より検査を受けてきましたが、異常を指摘されず、当クリニックでOGTTを行ない、低血糖の診断をうけビ夕ミン療法で改善しました。
この血糖値では2ケ所、血糖値の急激な低下があります。いずれも1時間以内に50mg/dlの下降を示し、インスリンの分泌も不安定です。診断基準の?が当てはまります。お嬢さんも低血糖症でしたが、このように、低血糖症には多くに家族性が見らます。数値では、血清鉄とフェリチンが幾分低く、軽い鉄欠乏性貧血を呈しています。低血糖症に貧血が合併すると症状が重くなることが多く、確実に治療を行う必要があります。その他、更年期障害や膵臓の炎症とみられる症状もあり、原因不明の左上腹部通に苦しんだ既往があります。低血糖症と合併する症状を診断し、同時に治療してゆくことが大切です。
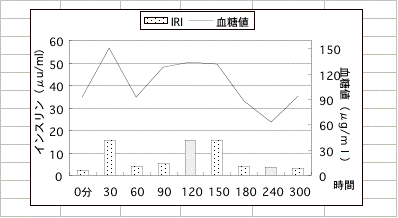
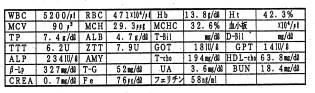
サンプル6(糖尿病と反応性低血糖症の合併)
23歳の女性。インスリン過剰分泌にも関わらずインスリンが効きません。症状では極度の眠気とだるさ、食欲増進し、情緒不安があります。1日14時間以上眠るという事です。負荷後インスリンの立ち上がりが悪く、またインシュリンの効きも悪いため、血糖が200以上になり、糖尿病です。インスリンの分泌が乱れているだけでなく過剰になっており、インスリンの出方も血糖に沿っておらず不釣合いに高く出ている為、90分と240分では、血糖が急に下降し最低で 59と低い値になっています。このような異常事態をストレスと捕らえた副腎は、ホルモン分泌を強いられて副腎髄質ホルモンおよび皮質ホルモンの分泌を行い、同時にアルドステロンなどの分泌も行ってしまいます。低血糖症ではアルドステロンが高い場合が時々みられるのはこのような理由によります。この例のように、糖尿病と低血糖症の合併は少なくありません。2時間のOGTTのみで、普通糖尿病と診断され、血糖降下剤などが投与されることも多いのですが、血糖降下剤は服用後3-4時間がピークですから、この症例のように4時間で59まで下がった症例では血糖値がさらに下がり、低血糖症の症状を悪化しないとも限りません。
Hgと血清Feは正常ですが、フェリチン値が19と低く、鉄欠乏性貧血があります。貧血は精神症状を悪化させますから、しっかりと治療することが大切です。
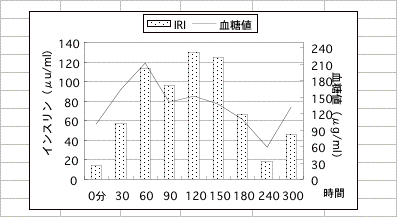

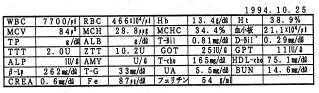
サンプル7
小学6年男子、4歳の頃より情緒不安と学習障害のため通常の生活が出来ない状態でした。学習障害児と診断された事もありますが、IQは非常に高いのです。来院時は、大声でどなりながら攻撃的な発言をし、情緒が不安定でした。
血糖曲線は負荷後3時間までは糖尿病の曲線ですが、240分でわずか1時間の間に55に下がってしまいます。この時、血糖値を上げるために、副腎(髄質)よりアドレナリンが分泌され、大脳の情動を司る分野を刺激します。一方、そこをコントロールする大脳皮質に十分栄養がいかず、更に、ノルアドレナリン濃度の急激な上昇は理性的判断を下す前頭野の脳の働きを麻痺させる為に、感情のコントロールが出来ず、その結果、理性を失い攻撃的な発言に至ったのでしょう。アドレナリンには交感神経を刺激し、動悸・冷汗を出す作用もあります。この患者さんの場合、インスリンは多く分泌されているがインスリンが効かない為、血糖値は高くなっています。この様にインスリンの感受性が低い理由には、レセプタ一の異常やインスリン抗体の問題など先天的な体質が関与していると考えられます。学校では1人で授業に出られずに、いつも母親と登校して図書館で学んでいました。栄養療法を行いはじめてから2ヶ月で回復の兆しが見え、1年半後には、1人で学校に行くようになりました。今では、まったく普通の高校生として歩んでいます。
サンプル8
小学5年男子。登校拒否を主訴に来院しました。学校に行っても授業に出ると疲れ、いつも保健室通いでした。食生活は肉に偏り、野菜は殆ど食べていません。ジュース類は好きでよく飲んでいました。血糖曲線では、負荷後30分で何とインスリンが90も分泌されたために、その後1時間で73も血糖値が低下し、その後はインスリン分泌は急減しています。そうしているうち再び血糖値が上昇し、インスリンは普通以上に出ていますがブドウ糖の細胞への取り込みはゆるやかで、インスリン抵抗性がありそうです。家族歴では、お父さんに甲状腺機能亢進症と反応性低血糖症があります。食事と栄養素摂取、貧血の治療を行い約4ケ月後、学校にも順調に出て症状も改善されていきました。
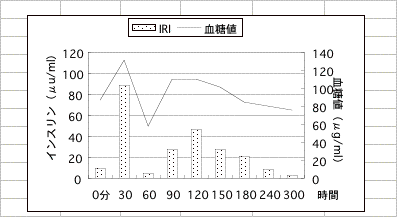
サンプル9
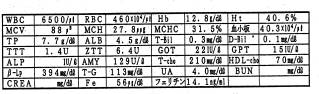
小学生のころより物忘れが激しく、小5の時には他の人とあまり話をしなくなりました。中1の2学期に無気力となり、学校は午前中起きられない為、午後から登校していました。友達との会話中、言葉が出なくなり考えもまとまりません。次第に、外にでるのが怖くなり不登校となり、来院しました。おやつは幼少時より2日にあめ1袋、来院時ジュース1日5本、板チョコ1日に2枚、タバコ数本、食事は1日2-3回です。検査結果は、鉄欠乏性貧血(フェリチン 31.5)、脂肪肝(GOT<GPT)、低血糖症でした。負荷試験で、負荷直後のインスリン過分泌による血糖値の急落、その後の上昇時のインスリン過分泌による2度目の急落が特徴です。砂糖の摂りすぎにより膵臓に機能失調を起こしたため、膵臓が血糖値に対し適切なインスリンの分泌ができなくなっています。食事と栄養治療により改善し、4ヶ月後の高校受験にも合格できました。
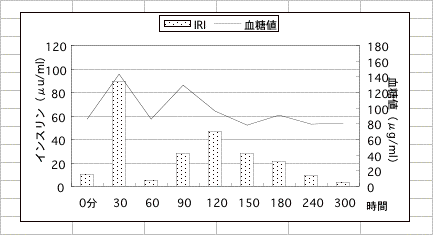
サンプル10
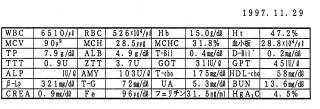
無気力と自傷行為を主訴に来院した中3の女子です。自殺観念があり、親が見かねて診察につれてきました。手首にはナイフで傷つけた跡がいくつも見られ、話す言葉もゆっくりで自分から積極的には話そうとしません。問診では、イライラや落ち込み、眼のかすみや疲れ、敵意や恐怖心、甘いものが食べたくなるなどに頻度が高く記されていました。検査結果は、貧血(フェリチン 115.7)と低血糖症(診断基準?、?)です。負荷後のインスリン過分泌によって血糖値が急落し、おそらく脳内で急にアドレナリンやノルアドレナリンの濃度が増え、大脳の理性の働きが十分でなくなって、精神症状を来たしたと考えられます。早速、食事と栄養療法を行いました、栄養治療ご2ヶ月半してようやく、元気を取り戻して、勉強をする気になってきました。疲れやすさはありましたが、自傷行為はなくなり、学校にも行けるようになり、3ヶ月には勉強が身に入り、4ヶ月後の高校受験で第一志望校に合格しました。お母さんの親身な看護が娘さんの改善に大きな力となったと思います。

75gOGTT(精密耐糖能負荷試験)を用いて検査します。これは十二指腸上部(一部口腔内、胃からも吸収されます。)で吸収されたブドウ糖の濃度(血糖値)が血液の中でどのように変化するかを、5時間かけて調べるものです。同時に、上がった血糖値を適切な濃度に保つ為、膵臓から分泌されるインスリンの値(IRI)も調べます。インスリンは細胞内にブドウ糖の取り込みを促し、血糖値を下げてゆきます。